Кёрк Людвиг, Константин Франтзайдес Лапароскопическая холецистэктомия. 1997
Лапароскопическая холецистэктомия
Кёрк Людвиг, Константин Франтзайдес, 1997
Первая лапароскопическая холецистэктомия была выполнена в 1987 г. во Франции Дюбуа (DuBois) [1]. С тех пор эта операция стала широко применяться в клиниках Европы и Соединенных Штатов Америки. Проблема развития эффективного метода лечения желчно-каменной болезни, при котором избегаются неприятные моменты открытой операции, и в то же время в конечном счете осуществляется излечение от заболевания путем удаления желчного пузыря, кажется, нашла свое разрешение. В течение последнего десятилетия пропагандировалось множество «неинвазивных» методик для лечения холедохолитиаза. Растворение камней [2], литотрипсия [3], методика чрескожного дренирования [4], а также эндоскопические вмешательства [5] — все эти методы предлагались в качестве эффективных и безопасных для лечения желчнокаменной болезни. Кяждьй метод, однако, имеет определенные ограничения со стороны пациентов и, по большому счету, не приводит к истинному излечению, так как источник заболевания —желчный пузырь — остается на месте. Лапароскопическая холецистэктомия может применяться достаточно широко и устраняет источник заболевания. Открытая холецистэктомия в ее современном виде выполняется уже более 100 лет с достаточно низкими уровнями послеоперационных осложнений и смертности [6]. Лапароскопическая холецистэктомия стремительно ворвалась в хирургию в конце 80-х гг. Лапароскопическая холецистэктомия, воспринимаемая поначалу со скепсисом и даже пренебрежением, доказала свою безопасность и эффективность применительно к заболеваниям желчного пузыря. Первые сообщения о результатах лапароскопической холецистэктомии были весьма обнадеживающими [7, 8, 9, 10, 11], однако платой за быстрое распространение операции был рост числа осложнений, например, повреждения желчных протоков [12,13,14 ]. Было показано, что причиной возникновения подобных осложнений является отсутствие достаточного опыта у хирургов, оперирующих при помощи новой техники [10, 15]. Ожидается, что повреждения желчных протоков вновь станут редкостью по мере обучения хирургов и совершенствования техники. Во многих лечебных учреждениях более 90% холецистэктомий выполняется при помощи лапароскопической техники, и в настоящее время, видимо, лапароскопическая холецистэктомия стала новым золотым стандартом в лечении желчнокаменной болезни [16, 17].
ПРЕДОПЕРАЦИОННОЕ ОБСЛЕДОВАНИЕ ПАЦИЕНТОВ И ОТБОР БОЛЬНЫХ НА ОПЕРАЦИЮ ЛАПАРОСКОПИЧЕСКОЙ ХОЛЕЦИСТЭКТОМИИ
Предоперационное обследование пациентов с планируемой лапароскопической холецистэктомией мало отличается от таковой при традиционной холецистэктомий. Детально собирается анамнез, чтобы исключить другие заболевания органов желудочно-кишечного тракта, клинические проявления которых могут быть похожими на проявления желчно-каменной болезни. Проводится тщательная оценка клинических симптомов холедохолитиаза. Затем выполняется полное объективное обследование. Проводится исследование функций печени, особое внимание уделяется уровню билирубина и щелочной фосфатазы в сыворотке крови. Повышение хотя бы одного из этих показателей с большой вероятностью свидетельствует в пользу холедохолитиаза, что может изменить тактику лечения. Наконец, проводится ультразвуковое сканирование для подтверждения наличия желчных камней и оценки размеров общего желчного протока. При отсутствии данных за холедохолитиаз диагностическое обследование на этом прекращают.
У пациентов, в анамнезе которых были желтуха, панкреатит, ахоличный стул, потемнение мочи, повышение билирубина, повышение щелочной фосфатазы или гипернатриемия, или у пациентов с расширением внепеченочных желчных протоков, выявленном при радиоизотопном сканировании, дальнейшая тактика может измениться. При этом в настоящее время четких рекомендаций по ведению больных с подозрением или уже доказанным холедохолитиазом пока не существует [18].
В таких случаях возможны следующие варианты: (1) предоперационная эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ) со сфинктеротомией и удалением камней из холедоха с последующим выполнением лапароскопической холецистэктомий; (2) лапароскопическая холецистэктомия, интраоперационная холангиография для подтверждения наличия камней в общем желчном протоке и традиционное, открытое или лапароскопическое вскрытие общего желчного протока или (3) открытая холецистэктомия со вскрытием общего желчного протока.
Решение о лечебной тактике у пациентов с камнями общего желчного протока, существование которых предполагается или уже доказано до операции, должно приниматься индивидуально и основываться, с одной стороны, на пожеланиях пациентов, а с другой стороны, на данных комплексной оценки их состояния здоровья, с учетом наличия такого метода как ЭРХПГ, навыков хирургов в лапароскопической хирургии, и в конечном счете на решении оперирующего хирурга, взвешивающего все факторы риска и возможные преимущества и недостатки различных методов лечения.
Значение предоперационной ЭРХПГ у пациентов с подозрением на холедохолитиаз в настоящее время широко обсуждается [19, 20, 21, 22]. Что является более эффективным (с точки зрения стоимости и снижения послеоперационных осложнений и смертности) — ЭРХПГ или исследование протока во время операции — остается до конца не вполне ясным. Ясно только то (и это необходимо помнить), что ЭРХПГ оказывает большую помощь в обнаружении и удалении камней у 80-90% пациентов с частотой послеоперационных осложнений около 8% и уровнем смертности около 1% [24]. Стоимость ЭРХПГ в среднем около 2 000 долларов.
В настоящее время лапароскопическое вскрытие общего желчного протока пока еще находится в стадии исследования. В то время как оборудование для лапароскопических холедохотомий становится все более доступным, рутинно ее хирурги используют очень неохотно. Традиционное вскрытие общего желчного протока, проверенное многолетней практикой, является эффективным методом исследования и лечения при холедохолитиазе. Эту операцию в настоящее время пока еще следует рассматривать как золотой стандарт в лечении холедохолитиаза.
В то время как консервативные методы лечения холедохолитиаза можно использовать лишь у ограниченного количества пациентов, лапароскопическая холецистэктомия имеет очень немного абсолютных противопоказаний, и даже они постоянно пересматриваются [25, 26, 27]. Вначале список противопоказаний был довольно большим, но он быстро уменьшался по мере накопления хирургами опыта. В табл. 3.1 приводятся абсолютные и относительные противопоказания к лапароскопической холецистэктомии.

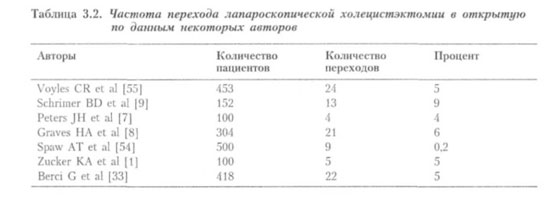
В настоящее время примерно 90% пациентов с желчно-каменной болезнью являются кандидатами на лапароскопическую операцию. Хирург может в любой момент перевести лапароскопическую холецистэктомию в открытую, если операционные находки или состояние пациента не позволяют дальше продолжать лапароскопическую операцию. Этот перевод следует рассматривать не как осложнение или неудачу, а как интраоперационное решение хирурга, принятое в интересах пациента. В большинстве работ подобный перевод лапароскопической операции в открытую отмечается в 5-10% случаев (см. табл. 3.2). Пациенты должны понимать реальную возможность перехода на открытую операцию, поэтому у них необходимо получить согласие как на открытую, так и на лапароскопическую холецистэктомию.
Записаться на консультацию
Адрес:
Телефоны: